Het is alweer even geleden dat er een blog is geplaatst hier, maar dit interessante specialisme wilden we jullie zeker niet onthouden. Namelijk: de radiologie! Sommigen zien het als het vak van de toekomst, sommigen zien het als het specialisme dat als eerste zal worden vervangen door AI (artificial intelligence).
Ik ga in gesprek met Jorian Krol, tot een aantal maanden geleden AIOS radiologie, maar momenteel kersverse radioloog. Hij vertelt over zijn tijd als AIOS en zijn kijk op het specialisme radiologie.
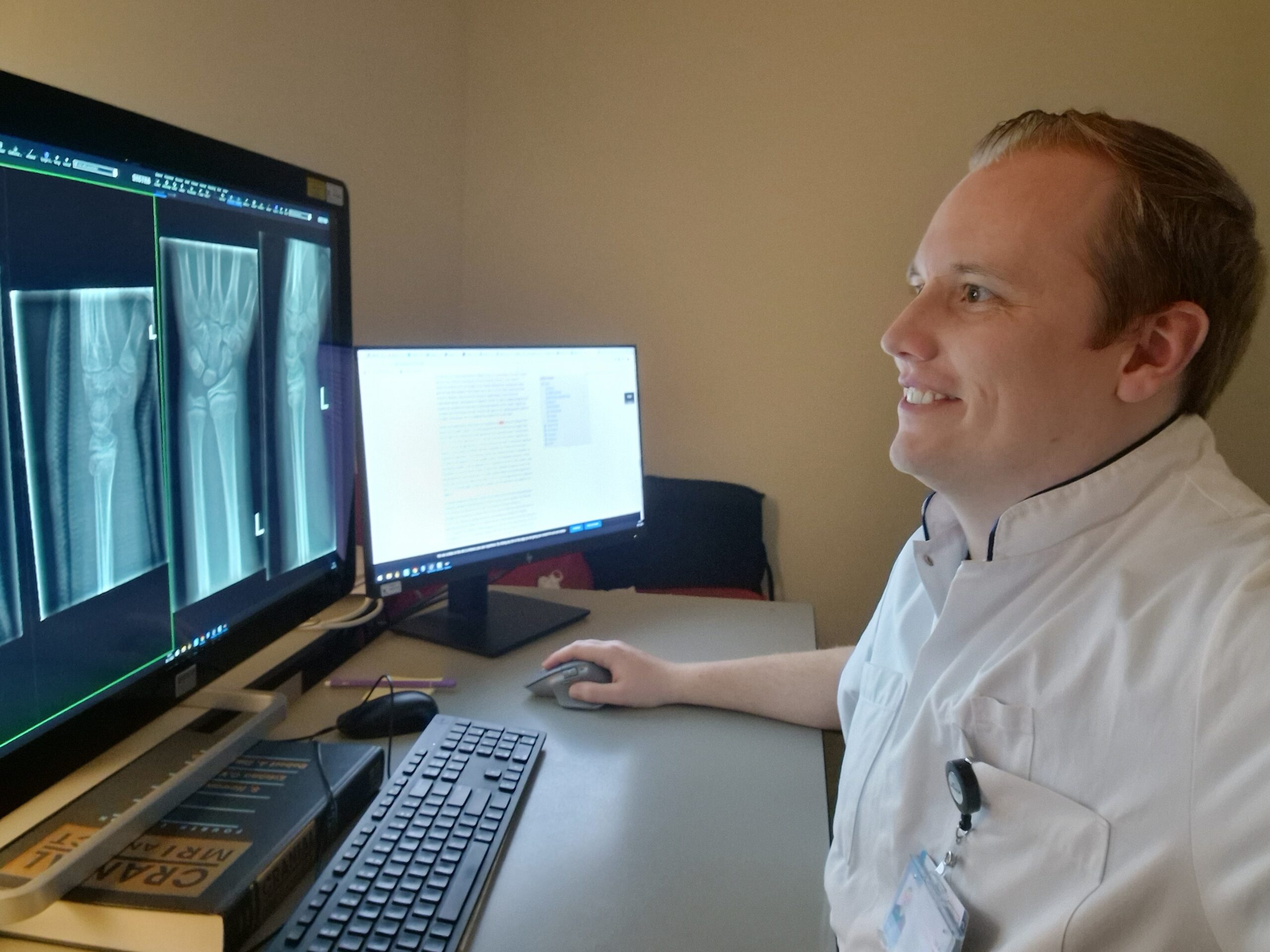
Jorian, wat leuk dat je iets wilt vertellen over jouw werk! Vertel eens, hoe zien jouw dagen eruit als radioloog in opleiding?
We beginnen ‘s ochtends met het “Heilig Half Uur”, hierin laten zowel AIOS, coassistenten en de radiologen casus zien die interessant of zeldzaam zijn of een mooi voorbeeld van een ziektebeeld. Hierna gaat iedereen naar zijn sectie van de dag (bijvoorbeeld neuro, thorax, abdomen etc.) Dan versla je die dag alles wat bij jouw sectie hoort, dus conventionele onderzoeken, CT’s, MRI’s, PET/CT’s etc. Dit bespreek je in het begin allemaal met de radioloog die je superviseert, naarmate je verder in de opleiding bent, doe je meer zelfstandig.
Daarnaast heb je regelmatig echo’s of doorlichtingsonderzoeken die je maakt waarbij je best uitgebreid patiënt contact hebt. Ook doen we meerdere keren per dag echo of CT geleide puncties. Verder zijn er gedurende de week veel MDO’s die je voorbereid en naarmate de opleiding vordert doe je die ook zelfstandig.
Waarom heb je gekozen voor het specialisme radiologie, was het een lastige keuze?
Tijdens jaar 3 van de geneeskunde opleiding kregen we college van Simon Robben, kinderradioloog uit het MUMC+ (voor de mensen uit Maastricht wel bekend). Ik vond het zo fascinerend wat hij allemaal kon zien op de plaatjes, daar wilde ik meer van weten. Een keuzecoschap en semicoschap radiologie verder wist ik dat ik radioloog wilde worden! Het was voor mij dus absoluut geen lastige keuze omdat ik tijdens mijn co-schappen radiologie echt wist wat een radioloog precies deed en hoe je als een beginnende AIOS werd behandeld (zelf onderzoeken verslaan onder supervisie, zo leer je dus echt wat het vak inhoudt).
Hoe ziet de sollicitatie procedure voor een opleidingsplek eruit?
De sollicitatie procedure gaat per regio (1 academisch ziekenhuis, minimaal 2 perifere ziekenhuizen). In de regio Arnhem, Den Bosch, Nijmegen gaat het als volgt, maar ik denk dat de andere regio’s veel overeenkomen. Je stuurt een motivatie brief en CV en meestal volgt dan een gesprek. Dit is met de opleiders van de regio, nog een radioloog van een van de ziekenhuizen en twee AIOS. Als je dan bij de laatste paar zit, volgt er meestal een meeloopdag in een of meer van de ziekenhuizen. Als beide partijen daar positief over zijn, ben je aangenomen!
En hoe ziet de opleiding er vervolgens dan uit?
De opleiding is 5 jaar. De eerste helft heet Common Trunk, hierin doe je alle verschillende onderdelen van de opleiding. In het eerste jaar ga je roulerend langs alle secties die je nodig hebt voordat je de dienst in gaat (pas in het einde van het eerste jaar). Vervolgens ga je nog verder langs de andere secties zoals interventie, mammo en nucleaire geneeskunde. Rond 2 jaar begin je met je uitwisseling (perifeer – academisch) en rond 2,5 jaar of eerder begin je met differentiëren. Hierin kies je welk subspecialisme je verder in wilt specialiseren. Er zijn behoorlijk wat subspecialisme waaruit je kunt kiezen, namelijk: cardiothoracaal, abdomen, muskuloskeletaal, neuro/hoofd-hals, mammo, kinder, nucleaire en interventie. Naarmate de opleiding vordert krijg je steeds meer verantwoordelijkheid en ga je ook jongerejaars AIOS superviseren bijvoorbeeld.
Is het lastig om een opleidingsplek te bemachtigen. Wat zijn de criteria?
Er zijn niet echt criteria om een opleidingsplek te bemachtigen. Het belangrijkste is dat je natuurlijk een goede motivatie hebt om radioloog te worden en dat je snapt wat het vak inhoudt. Een coschap radiologie of een ANIOS plek radiologie (die zijn er steeds meer) laat dit het beste zien natuurlijk. Veel mensen zijn eerst ANIOS chirurgie, interne geneeskunde of SEH geweest, anderen hebben een PhD gedaan waar beeldvorming een rol in speelde, maar er zijn er ook genoeg die direct uit de opleiding komen!
Hoe zie jij de toekomst van het specialisme radiologie? Is het de toekomst of zal het vervangen gaan worden door AI?
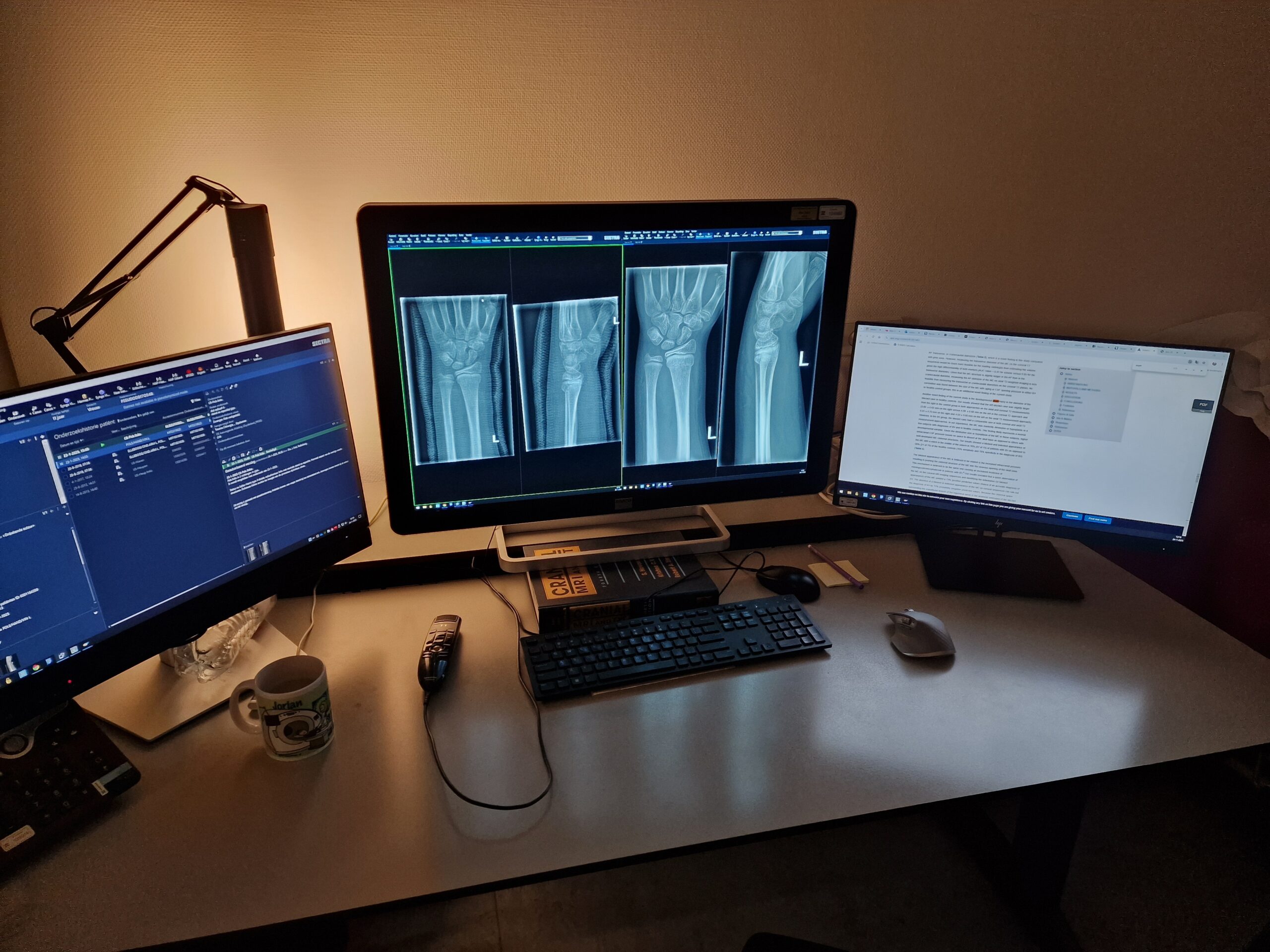
Radiologie is het specialisme wat de afgelopen jaren enorm is veranderd en ook heel erg veel zal gaan veranderen. Aangezien het zo verweven is met de technologie waar het van afhankelijk is, gaan de veranderingen net zo snel als de technische veranderingen. Kijk alleen al naar hoe computers en telefoons er 10 jaar geleden uitzagen, zo gaat dat ook met de scanners en andere apparatuur. Hierdoor gaat de beeldvorming sneller, zijn de beelden mooier en kunnen we veel gedetailleerdere beeldvorming maken. Dit is ook het leuke en uitdagende van het vak! Er wordt ook steeds vaker beeldvorming gedaan, met name CT en MRI. Dit zijn honderden, soms duizenden plaatjes per onderzoek, waardoor het langer duurt om dit te beoordelen als radioloog. Hier hebben we hulpmiddelen voor nodig om dit met de beschikbare radiologen te beoordelen. Daar zal AI een grote rol in gaan spelen. We gebruiken al steeds meer AI in het dagelijks werk. Wat je al snel merkt als je ermee werkt, is dat AI bijvoorbeeld heel goed is in detectie, maar vervolgens het daadwerkelijk beoordelen en deduceren wat er daadwerkelijk aan de hand is, daar loopt AI nog heel erg achter. AI zal de radioloog dus niet gaan vervangen, mits de radiologen leren omgaan met AI en het integreren in hun werk. AI haalt de saaiere, eenvoudigere taken weg van de radioloog, waardoor je meer tijd hebt om moeilijkere scans te beoordelen of MDO’s voor te bereiden en te doen. Radiologie is dus hét specialisme dat snel blijft veranderen in de toekomst, waarbij de radioloog en AI goed samen gaan werken en de radioloog zeker niet vervangen gaat worden!
Wat vind je het allerleukst aan jouw baan? En wat het lastigst?
Het allerleukste is de puzzel oplossen! Een patiënt heeft klachten of een bepaald klinisch beeld en aan ons de taak om uit te zoeken wat er met de patiënt aan de hand is. Daarnaast “zie” je heel veel patiënten op een dag, waardoor het heel afwisselend is.
Het lastige is dat je een klein deel uitmaakt van het ziekteproces van veel patiënten, waardoor je actief moet opzoeken wat er uiteindelijk met de patiënt gebeurd.
Draai je ook diensten? En hoe zien die diensten eruit?
Zeker draaien we ook diensten. We zijn dan meestal als enige arts van de radiologie in het ziekenhuis samen met de laboranten die dienst doen. Je wordt gebeld door de spoedeisende hulp of de kliniek over onderzoeken die ze in de dienst willen hebben. Meestal zijn dit röntgenfoto’s, CT’s en echo’s en heel soms een MRI. Vervolgens versla je die onderzoeken en bel je de uitslag door zodat de aanvragende artsen weer verder kunnen. In de dienst moeten er soms ook drains geplaatst worden, bijvoorbeeld in een galblaas of een abces, dat doen wij dan ook tijdens de dienst. Daarnaast doet de interventieradioloog veel verschillende behandelingen in de dienst zoals een trombectomie bij een stroke of coilen van bloedingen.
Hoe veel administratie heb jij? Is dat net zoveel als in het ziekenhuis?
Het grootste deel van ons werk is verslagwerk, wat eigenlijk ook alle administratie is die we hebben. Het enige wat we daarnaast moeten doen, is aanvragen die artsen hebben gemaakt protocolleren, dan bepalen wij wat voor onderzoek het gaat worden en hoe die precies gescand moet worden. Behalve die dingen hebben we geen administratie, dus veel minder dan gemiddeld in het ziekenhuis! Dit zorgt ervoor dat je dus meer tijd bezig bent met medisch inhoudelijke zaken, ook een van de redenen dat ik de radiologie zo leuk vind.
Heb je tips voor (jonge) dokters die twijfelen over hun opleidingskeuze?
Ik zou eigenlijk iedere coassistent een coschap radiologie aanraden. Ook als je al zeker weet dat je geen radioloog wilt worden, is het super leerzaam om te weten hoe de beeldvorming gemaakt wordt en hoe je dat moet beoordelen. Daarnaast komen mensen geregeld een paar dagen meekijken om te kijken wat het vak precies inhoudt.


 Wat leuk dat je ons iets wil vertellen over jouw specialisme: dermatologie! Wat maakte dat je voor dit specialisme hebt gekozen?
Wat leuk dat je ons iets wil vertellen over jouw specialisme: dermatologie! Wat maakte dat je voor dit specialisme hebt gekozen? Wat mogelijk niet veel mensen weten, is dat de dermatologen ook diensten draaien. Heb je vaak dienst? En hoe ziet zo’n dienst er dan uit? Voor wat voor problemen word je gebeld?
Wat mogelijk niet veel mensen weten, is dat de dermatologen ook diensten draaien. Heb je vaak dienst? En hoe ziet zo’n dienst er dan uit? Voor wat voor problemen word je gebeld?













